心原性ショック
タイミングがすべて

予測できない発生[1]



心原性ショックの患者は、様々な疾患を抱えており、循環動態の乱れを改善するために、それぞれの患者に適した治療が必要です。[2]
発見することが重要
心原性ショックのステージ [4]
At Risk: 心原性ショックの徴候や症状は認めないが、リスク因子を有する患者。例:大規模な急性心筋梗塞、心筋梗塞の既往、急性/慢性心不全など
Beginning: 低灌流を伴わない相対的低血圧または頻脈の臨床的エビデンスを有する患者
Classic: 輸液蘇生(強心剤、昇圧剤、機械的補助)以上の介入を必要とする低灌流を認める患者。通常、このステージの患者は、相対的低血圧を呈する
Deteriorating: 初期介入への反応が乏しい患者。ステージCと同様の状態であるが、病態が悪化している
Extremis: 進行中のCPRで心停止状態にあり、様々な介入による治療を受けている患者
心原性ショックの転帰を改善するには、早期発見が重要です。多職種から成るCSチームを含むケアモデルには、早期発見と個別化治療の可能性があります。[3]
早期に開始
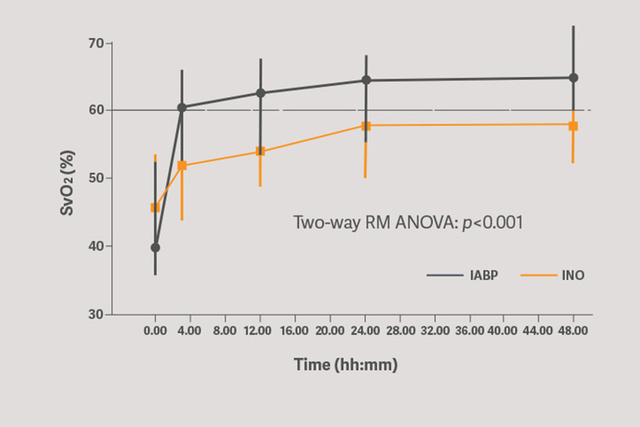
レトロスペクティブ分析は、機械的循環補助(MCS)の早期使用が重要な治療介入であることを示しています。大動脈内バルーンカウンターパルセーションの早期使用は、病因に関わりなく生存利益に繋がります。[5]
心原性ショック発症から1時間以内に IABP を留置した場合の 30 日生存率は 76 %でした。[5]
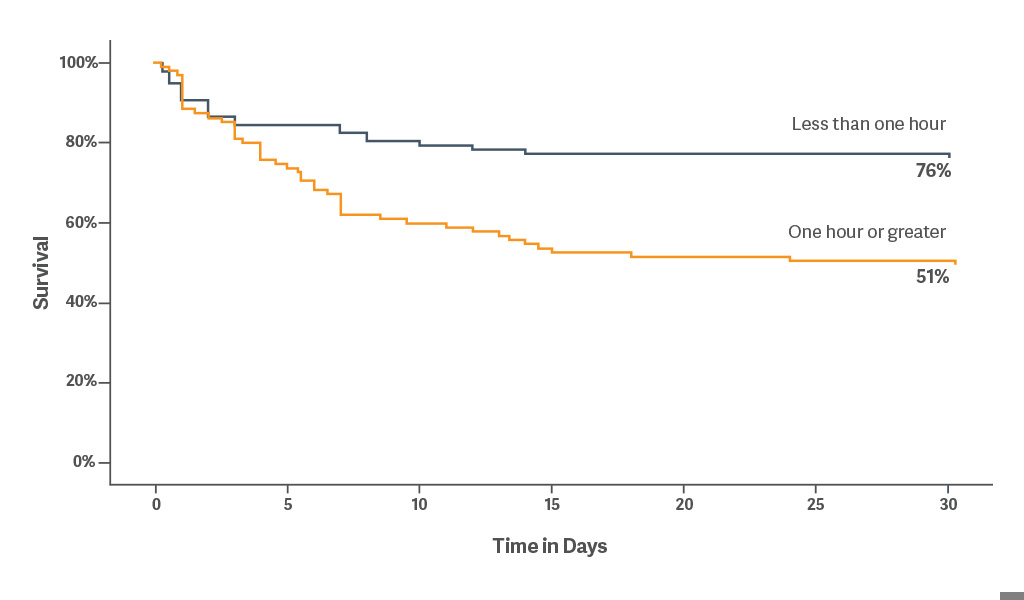
IABPの早期開始は、進行した非代償性心不全の一次治療として血行動態に有益な可能性があります。[6]
有効性を評価
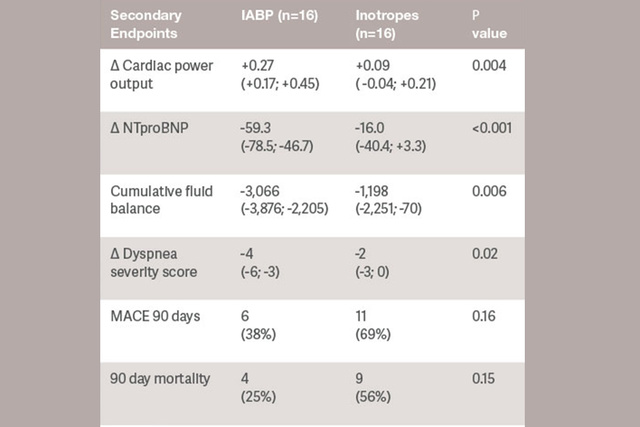
患者に合わせてケアを調整し、必要に応じてエスカレーションします。治療に対する応答を評価することは、ケアプランを調整する上で非常に重要です。[2]
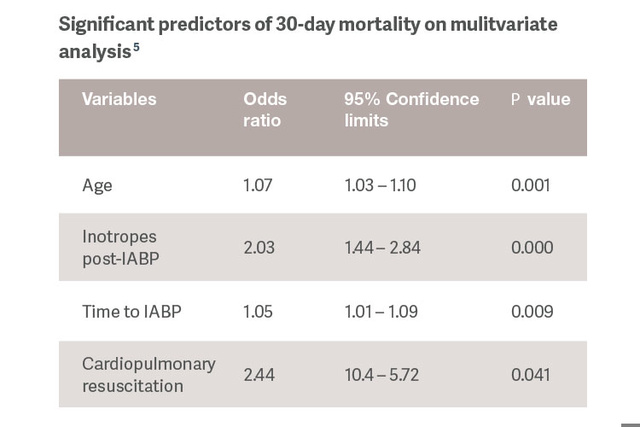
IABP サポートに対する応答の予測因子を特定することにより、CSのより進行したステージにある患者に対して、治療を調整し、より強力な MCS デバイスの使用を準備できるようになります。[5]
IABP:MCSという安全な第一選択肢
| 論文 | 患者数 | 死亡率 | 出血 | 拍出 | 血管 合併症 |
AKI |
| Dhruva 2019[8] | 1680 NCDR* の マッチドペア |
Favors IAB Absolute difference 10.9% |
Favors IAB Absolute difference 15.4% |
なし | なし | なし |
| Amin 2019[9] | 48,306 Premierデータベース* |
Favors IAB p < 0.0001 |
Favors IAB p = 0.045 |
Favors IAB p < 0.0001 |
なし | Favors IAB p = 0.052 |
| Wernly 2019[10] | 588 4 RCT** の メタ分析 |
No difference p = 0.38 |
Favors IAB p = 0.002 |
No difference p = 1.00 |
Favors IAB p = 0.01 |
なし |
| Schrage 2011[11] | 237 IABP-Shock II** の マッチドペア |
No difference p = 0.64 |
Favors IAB p < 0.01 |
なし | Favors IAB p = 0.01 |
なし |
試験参加者数:CRISP AMI、n = 337; SHOCK II、n = 600