L'uso dell'attività elettrica del diaframma (Edi) per valutare la necessità di supporto respiratorio nei pazienti in terapia intensiva è un complemento prezioso e spesso superiore ai parametri di monitoraggio standard, stando a quanto riferisce il consulente respiratorio senior Sten Borgström.
In molti casi, può ridurre significativamente i tempi di valutazione. Getinge ha incontrato il pioniere svedese dell'utilizzo dei segnali Edi per il monitoraggio respiratorio e gli ha chiesto di descrivere la sua esperienza.
Comprendere la respirazione del paziente
Il monitoraggio degli impulsi neurologici del cervello al diaframma (Edi) trasforma l'assistenza che può essere fornita ai pazienti attaccati a un ventilatore. L'interpretazione regolare nel tempo del segnale Edi consente ai medici di comprendere le condizioni reali del paziente e lo schema di respirazione desiderato. Secondo il Dott. Sten Borgström, MD, DEAA, l'uso di Edi consente di velocizzare l'assistenza ai pazienti e ridurre i tempi di ventilazione meccanica.
"In passato ci sarebbero voluti dai 30 ai 35 minuti per capire perché un paziente aveva difficoltà a respirare spontaneamente. Con il segnale Edi, queste informazioni sono direttamente disponibili", afferma. Il monitoraggio Edi richiede l'inserimento di un catetere Edi, un sondino nasogastrico con 10 elettrodi che riceve il segnale Edi e funziona anche come sondino di alimentazione. Il catetere si collega al ventilatore e il segnale Edi viene mostrato sullo schermo del ventilatore, fornendo informazioni continue sull'entità e la tempistica della spinta e dello sforzo respiratorio del paziente.
Il dott. Borgström ha iniziato a utilizzare le letture Edi nel 2008, lavorando come consulente senior e direttore medico presso il Kalmar Hospital nel sud della Svezia. "All'inizio usavo il segnale Edi semplicemente per far funzionare efficacemente la modalità di ventilazione NAVA. Il segnale Edi non era altro che uno strumento per trovare il livello NAVA corretto", afferma.
"Con il passare del tempo ho iniziato a pensare a cosa fosse effettivamente il segnale Edi e a cosa lo influenzasse, e ho iniziato a capire come potesse aiutarci in così tante aree diverse. L'assistenza di pre-intubazione, svezzamento e post-estubazione sono solo alcune di queste. Per noi, Edi è passato da uno strumento unico a un'applicazione che copre un ampio spettro di conoscenze mediche."
Per me sarebbe un grande passo indietro se non avessi accesso a un segnale Edi
Vantaggi per l'intero processo di assistenza
I vantaggi partono dall'inizio del processo di assistenza. I medici utilizzano un'ampia gamma di parametri respiratori per monitorare e valutare la respirazione del paziente. Nella valutazione di nuovi pazienti, il dott. Borgström e i suoi colleghi hanno scoperto che le letture Edi non sono solo un prezioso complemento ai parametri standard, ma spesso sono anche superiori e nella maggior parte dei casi più rapide ed efficaci da usare.
"È possibile utilizzare le letture Edi per decidere se è necessario intubare un paziente fin dall'inizio o se ha sostanzialmente polmoni sani, rendendo l'opzione di intubazione meno urgente e consentendo al personale medico di procedere invece alla ventilazione non invasiva con NAVA NIV", spiega il dott. Borgström.
Ci disegna uno scenario in cui la frequenza respiratoria del paziente è salita da 18 a 28 e anche il segnale Edi e l'ampiezza sono aumentati notevolmente. "Ora ho due criteri per decidere se intubare o meno. Il segnale Edi, infatti, spesso reagisce molto più velocemente della frequenza respiratoria o della desaturazione."
"Edi fornisce un allarme critico"
Il dott. Borgström ritiene che il corpo percepisca precocemente una tendenza atelettica dei tessuti, molto prima che i medici possano osservarla attraverso la riduzione della saturazione di ossigeno. In questo contesto, il segnale Edi fornisce un preavviso critico per il dott. Borgström e il suo team quando valutano le condizioni sottostanti del paziente.
"Posso inserire un catetere Edi e vedere chiaramente se l'ampiezza del segnale Edi sta aumentando. Ciò indica che le condizioni del paziente stanno peggiorando e che dobbiamo intubarlo. È un pezzo del puzzle che può svolgere un ruolo importante nella creazione di un quadro generale e nel determinare se intubare immediatamente, aspettare un po' o magari utilizzare la ventilazione non invasiva NAVA", afferma.
Viceversa, l'Edi può anche essere utilizzato come strumento diagnostico per eliminare e confermare la necessità di ventilazione. Il dott. Borgström rammenta un paziente con una lesione al collo inizialmente ritenuta una frattura che includeva il midollo spinale.
"Abbiamo inserito un catetere Edi e abbiamo scoperto un segnale Edi perfetto, il quale ci ha permesso di capire che non si trattava affatto di una lesione trasversale, ma di una lesione del midollo spinale con forti ematomi", afferma. "Così siamo passati dal pensare di avere un paziente che non sarebbe stato in grado di respirare per il resto della sua vita e che forse non sarebbe sopravvissuto alla terapia intensiva, a un paziente con un percorso respiratorio completamente funzionale dal tronco encefalico al diaframma. Il paziente è stato in grado di respirare senza assistenza e si è ripreso, anche se con una paralisi."
Riconoscimento dello stato effettivo dei polmoni di un paziente
Quando un paziente viene sottoposto a un trattamento, il segnale Edi può essere un aiuto importante per determinare l'andamento del recupero e valutare lo stato di salute dei polmoni del paziente. Secondo il dott. Borgström, il segnale può rivelare se un polmone è fondamentalmente sano, moderatamente malato e ostruttivo, o molto malato e ostruttivo.
"I vaori di Edi ci permettono di parlare in termini di fisiologia e fisiopatologia invece che di una pompa meccanica che pompa aria dentro e fuori dal tessuto che chiamiamo polmoni. Possiamo vedere chiaramente come il segnale Edi si sviluppa nel tempo in un paziente malato cronico collegato a NAVA e come l'ampiezza Edi si riduce gradualmente man mano che i polmoni si riprendono - e come questo processo dipende in larga misura dalle condizioni di base dei polmoni", afferma il dott. Borgström.
Aggiunge: "Per me è un pezzo molto grande del puzzle e credo che l'uso [del segnale Edi] protegga il paziente dalle lesioni polmonari." Questo perché i dati Edi possono rivelare la presenza di atelettasia o fluido nel polmone.
Riduzione al minimo della respirazione meccanica

Allo stesso modo, i valori di Edi possono svolgere un ruolo fondamentale nel processo spesso complesso di svezzamento dei pazienti dal ventilatore. I dati di Edi possono essere utilizzati per misurare la capacità del paziente di respirare spontaneamente, consentendo all'équipe clinica di accertare se le condizioni del paziente indicano che lo svezzamento è prematuro.[1] Altri valori utilizzati nella fase di svezzamento, tra cui i gas e la saturazione del sangue, richiedono più tempo per essere misurati e interpretati.
Secondo l'esperienza del dottor Borgström, è anche possibile utilizzare le letture Edi per evitare la reintubazione, scongiurando così la necessità di tornare alla ventilazione invasiva, che altrimenti potrebbe prolungare il trattamento. "Se si nota un forte aumento dell'ampiezza Edi, si capisce molto prima che è necessario prendere in considerazione la reintubazione", afferma il dottor Borgström. "In alcuni casi, le informazioni possono persino consentire di evitare la reintubazione mettendo il paziente in ventilazione non invasiva con o senza NIV NAVA prima di raggiungere il punto in cui sarebbe stata necessaria la reintubazione."
Così siamo passati dal pensare di avere un paziente che non sarebbe stato in grado di respirare per il resto della sua vita e che forse non sarebbe sopravvissuto alla terapia intensiva, a un paziente con un percorso respiratorio completamente funzionale dal tronco encefalico al diaframma. Il paziente è stato in grado di respirare senza assistenza e si è ripreso, anche se con una paralisi.
Non si torna indietro
Il dottor Borgström paragona l'assenza di dati Edi all'indossare un paio di occhiali con una prescrizione di 10 anni fa e lenti scadenti. "Per me sarebbe un grande passo indietro se non avessi accesso a un segnale Edi", spiega il dottor Borgström. "Non potrei garantire ai pazienti la migliore assistenza possibile. Il mancato utilizzo di NAVA ed Edi aumenta drasticamente il rischio di una dannosa asincronia paziente-ventilatore."
L'asincronia paziente-ventilatore è una mancata corrispondenza tra il paziente e il ventilatore in relazione a tempo, flusso, volume o pressione richiesti dal sistema respiratorio del paziente. È un fenomeno comune.[1],[3] I tassi di incidenza dell'asincronia variano dal 10% all'85% e possono essere causati da fattori correlati al paziente, al ventilatore o a entrambi.[2]
I tipi più comuni sono:
- Trigger, come sforzo inefficace, auto-trigger e doppio trigger
- Asincronia correlata a un ciclo prematuro o ritardato
- Asincronia derivante da un flusso insufficiente o eccessivo
Ogni tipo è difficile da rilevare tramite ispezione visiva delle forme d'onda di volume, flusso e pressione sul display del ventilatore meccanico.[4] L'asincronia è stata associata a esiti indesiderati come disagio, dispnea, deterioramento degli scambi gassosi polmonari, aumento dello sforzo respiratorio, lesioni diaframmatiche, compromissione del sonno e aumento del ricorso alla sedazione o al blocco neuromuscolare. È stato anche associato a un aumento della durata della ventilazione meccanica, del tempo di svezzamento e della mortalità.[5]
Il segnale Edi aiuta il medico ad adattare meglio i livelli di sedazione alle esigenze del paziente e a fornire il giusto livello di farmaci per calmare il paziente, senza sedare eccessivamente, eliminare la spinta respiratoria e rischiare di prolungare l'assistenza.[6] Una maggiore precisione nel dosaggio dei sedativi è vantaggiosa anche per le letture Edi stesse. Questo perché i sedativi e gli analgesici possono influenzare il segnale Edi, la stimolazione respiratoria e altri parametri vitali.
Uso del segnale Edi
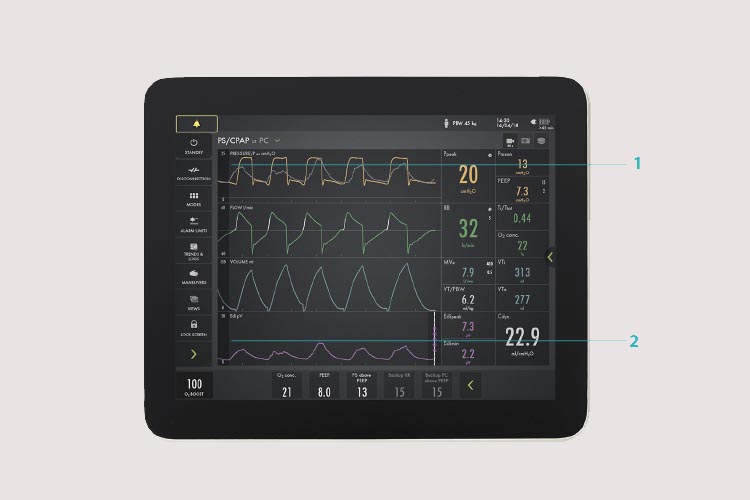
- La sovrapposizione Edi aiuta a identificare l'asincronia paziente-ventilatore. Ad esempio, se si osserva più da vicino il primo respiro, si nota un ciclo tardivo (curva gialla) in cui il paziente riceve un respiro pieno quando vuole espirare (curva grigia).
- La forma d'onda e la finestra dei trend del segnale Edi possono essere utilizzate per monitorare il livello di supporto necessario.
